緑内障とは
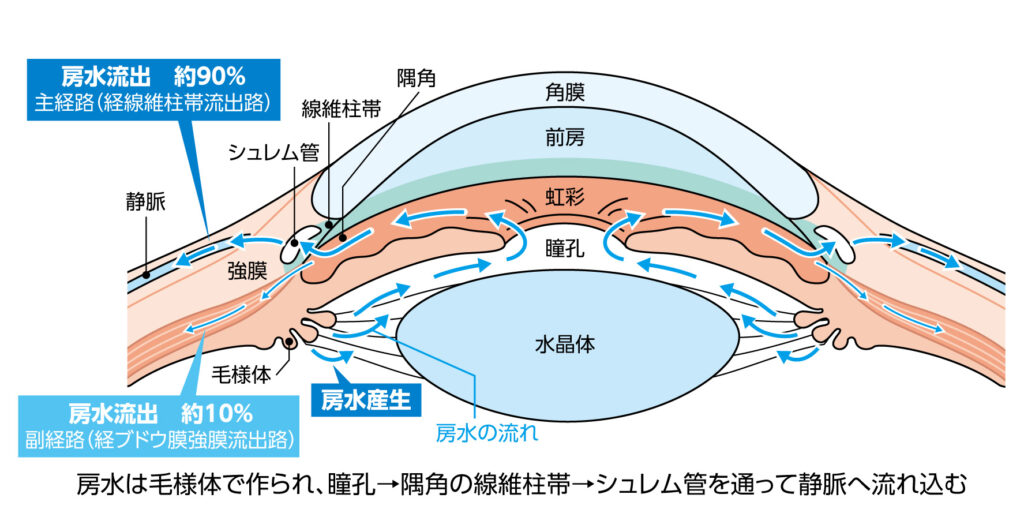
緑内障とは、房水(目の中を循環する体液)によって保たれている眼球内圧(眼圧)が適正範囲を超えてしまうために視神経が障害され、目が正常な機能を保てなくなり、次第に視野が欠けてくる疾患です。
ただし、なかには眼圧が正常範囲(10~21mmHg)であっても緑内障になってしまうケース(正常眼圧緑内障)もあるため、眼圧だけでは緑内障かどうかは判断できず、診断にあたっては、視神経の状態をきちんと調べる検査が欠かせません。

40歳になったら一度は検査を
緑内障は日本人の失明原因の第1位です。過去の研究で40歳以上の20人に1人の割合で患者様がいるとされています。(多治見スタディ)
緑内障になると自覚症状のないまま緩やかに視野欠損が進行し、自覚症状が現れたときには既にに相当進行している状態が多いです。
一度障害を受けた視神経は再生することが無いため、緑内障は失明の危険さえ伴う非常に怖い病気と言われています。緑内障もやはり早期発見・早期治療が大切なので、40歳くらいになったら、一度眼科で検査をお受けになるよう、お勧めいたします。
緑内障の原因
緑内障の確かな原因は明らかにされていません。眼圧の高い状態が続くと、目の奥の視神経が障害されて緑内障となります。眼圧は21mmHgまでが正常範囲とされていますので、これを超えるような眼圧が続くと、視神経が障害される可能性が高くなります。
しかし、眼圧が高くない人にも緑内障が少なくなく、そのため眼圧以外にも緑内障の原因があると考えられています。視神経が弱い、血流が少ない、免疫異常など、いろいろな原因が挙げられていますが、明確な証拠の見つかっているものはありません。
緑内障の検査
問診・視診後に、必要に応じて下記のような検査を行うのが一般的です。
視力検査
進行パターンも様々ですが、緑内障が中心視野に進行していくと視力低下が現れますので、他の眼疾患と同様に、視力検査はやはり重要な検査です。
眼圧検査
眼球を外から押して、押し返してくる力を測定します。正常眼圧は10~21mmHg なのですが、日本人の緑内障の多くは、眼圧が正常でも緑内障を発症する ”正常眼圧緑内障” なのです。
眼圧は常に一定の値を示すものではなく、血圧や心拍数などと同様に常に変動しています。一日の中でも変動しますし、また季節によっても変動します。さらに言うと体位(寝ている、立っている)によっても変わってきます。
眼科の診察ではその中でのほんの一瞬の眼圧を測定しているにすぎませんが、数を重ねて測定している中でどの程度の範囲で変動しているのかを判定する必要があります。
眼底検査
目の奥(眼底)にある網膜・血管・視神経の状態をそれぞれ調べます。
最もよく見なければならないのは”視神経乳頭”と言われる、脳へつながる眼球の根元の部分です。目の神経にダメージを追ってしまうとダメージを追った部分に一致して視野障害をきたすため、その所見がないかを探します。
これはよく”視神経乳頭陥凹”や、”神経繊維束欠損”と言われる所見です。
また、血管が詰まった病気のような他に何か神経のダメージを追うような原因がないかをチェックします。
視野検査
視野計を用いて一点を注目し、周囲に見える範囲を測定します。小さな光が見えたらボタンを押す、「自覚的な」見え方を測る検査です。
検査時間は片目10分程度です。緑内障の以前の状況との変化を見たり、緑内障の進行具合を比較し判断する重要な検査です。緑内障に限らず、脳の病気や血管閉塞など多くの目の病気を検出します。
緑内障による視野障害のパターンは様々です。一般的には鼻側の視野が欠けていくことが多いのですが、中心の視野からかけていくパターンもあります。
また、欠けるといっても急に視野がなくなるわけではありません。初めはかすんだような視野障害から始まっていきます。
視野検査は中心30度もしくは24度の角度の範囲であったり、左右160度の範囲であったり、はたまた中心10度だけの範囲での視野の異常を検査したりします。
周辺部では全く異常を検出できなくても、中心のわずかな部分に異常を検出できるかできないか程度の”前視野緑内障” という病気の分類も存在しています。

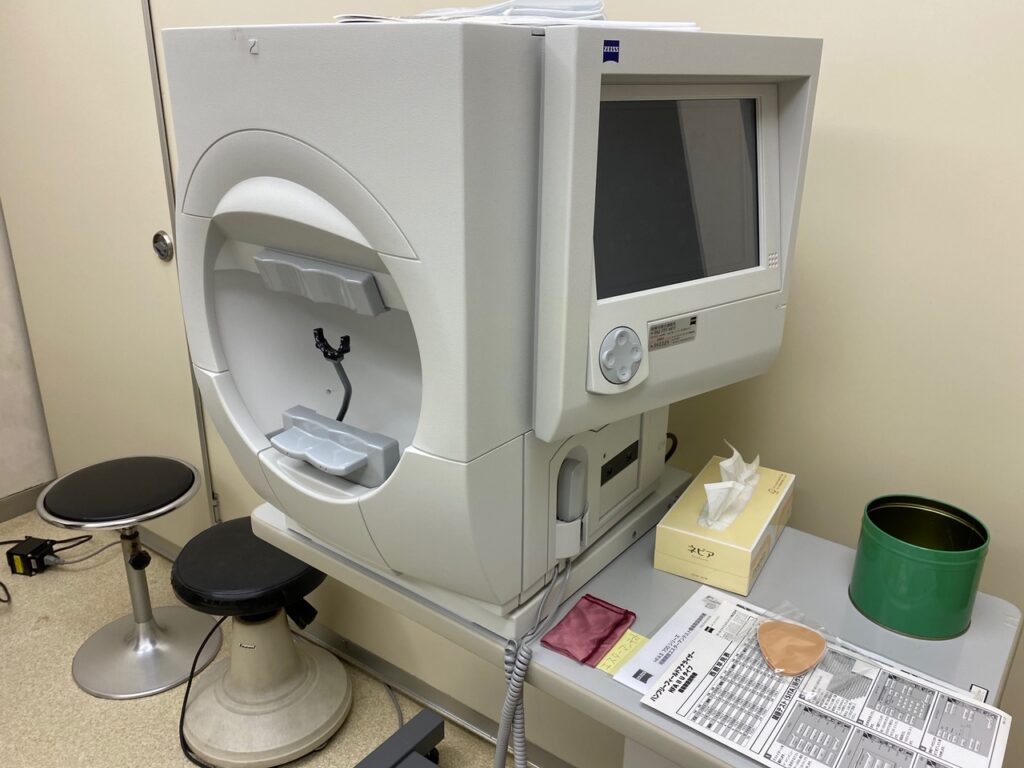
光干渉断層計(OCT)検査
網膜(目の奥に広がる薄い膜状組織で、光を感じ取る神経細胞が敷き詰められている)の断面を見て視神経繊維の状態を調べます。
緑内障の視野障害は、神経のダメージ(構造的変化)が起こってから視野障害(機能的変化)を起こすといわれています。つまりOCT検査は神経のダメージをいち早く発見できます。
OCT検査で早期発見、早期治療が可能になってきます。
隅角検査
隅角(角膜と虹彩の間にある房水の流出路)の状態から、緑内障のタイプを調べます。
隅角は通常の方法では観察できないため、隅角鏡(ぐうかくきょう)を角膜上に当てて検査しなければなりません。具体的には表面麻酔の目薬をしたあと、隅角鏡を角膜の上に載せ、顕微鏡で拡大しながら隅角を観察します。
緑内障で眼圧上昇の原因を知るためにとても大切な検査ですし、治療を考えるにも避けては通れない検査です。
緑内障のレーザー治療や隅角の手術のときにも隅角鏡を使います。
緑内障の治療
<点眼治療>
最初に、薬物(点眼薬)により眼圧を下げる治療が行われます。点眼薬には、大きく分けると「房水の産生を減らす薬」と「房水の流出を促進させる薬」の2種類があります。さらに「房水の流出を促進させる薬」には「主流出路」に働く点眼と「副流出路」に働く点眼とに分けられます。
a. 房水産生を減らす薬・・・β遮断薬、炭酸脱水素酵素阻害薬、α2作動薬
b. 房水の流出を促進させる薬・・・(主流出路)ROCK阻害薬、EP2受容体作動薬、(副流出路)PG関連薬、α2作動薬、EP2受容体作動薬
があります。
初めは1種類の点眼からスタートさせますが、眼圧が下がりにくい場合や視野障害の進行が速い場合には、点眼薬を2~3種類併用することもあります。
<レーザー治療>
目薬の種類が増えると、だんだんと点眼することが億劫になってきます。1種類までは何とか目薬をできていても2種類3種類と増えていくにつれ、日常生活に支障をきたしてしまっては治療を続けることは難しくなってきます。
実際のアンケート調査では、1日1回~数回の薬剤による眼圧下降治療が必要である緑内障患者のうち、「点眼・服薬を忘れたことがある」のは18.6%、「中断したことがある」も13.2%で、全体の3割以上がコンプライアンス不良であることが分かっています。
薬でうまく治療できなかったり、目薬が数多くできないケース、妊娠や点眼の副作用のため点眼治療の継続が難しい方に対して、レーザー治療(選択的レーザー繊維柱帯形成術 (SLT) Selective Laser Trabeculoplasty )で房水の流出路を再構築することで、点眼薬の効果の改善を試みることが可能です。
<手術治療>
点眼、レーザー治療など非侵襲的な治療を行っても、視野障害が進行してしまったり、眼圧コントロールが不良の場合は最終手段として手術治療が必要となってきます。
手術治療にも様々な方法があります。
a. 流出路再建術
b. 水晶体再建術併用眼内ドレーン(アイステント)
c. 濾過手術
d. チューブシャント手術
上記のような手術があります。