緑内障とは本来眼圧が高くなることによって、視の神経が障害され、視野が狭くなったり、部分的に見えなくなったりする病気です。
日本人の40歳台以上の中高年の20人に1人がかかっている、日本の失明原因第1位の病気です。少ないですが中には20歳台で発症する方もいます。
そんな中で、今回は「前視野緑内障」について解説します。
緑内障発症のしくみ
緑内障について以前も解説しましたが、発症の過程は以下のようです。
①眼圧が高いことで初めに視神経乳頭というところが圧迫され、視神経乳頭の辺縁にダメージを負ってしまいます。
②その後、視神経乳頭に入っていく網膜の神経線維がダメージを負います。
③その部位に一致して視野障害が発生します。(上下逆になります)

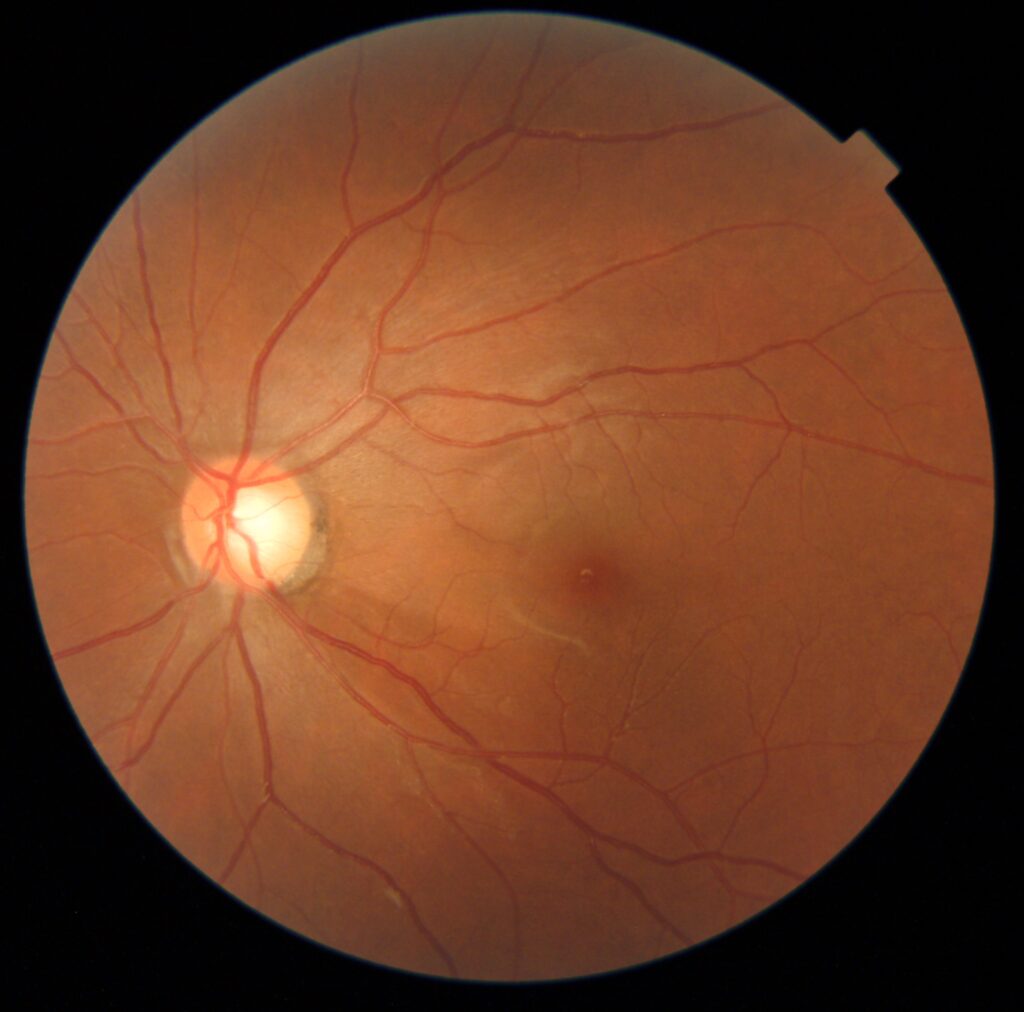

上記のような過程で追ってしまったダメージは、直すことができない神経のダメージであるため緑内障は早期発見・早期治療が重要になってきます。
前視野緑内障とは
最近は、眼底の状態から緑内障が疑われるのに、視野検査では異常が出てこない「前視野緑内障」と呼ばれる比較的新しい概念がでてきております。
上の①、②、③の段階で③の視野障害が出現していない状態をいいます。
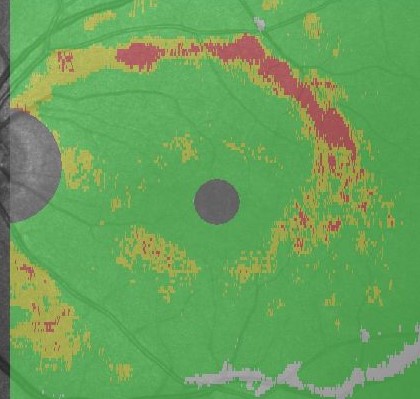
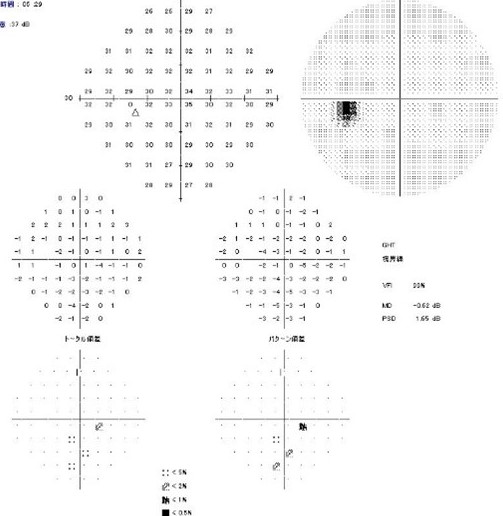
例えば、光干渉断層計(OCT)という網膜の断層写真の中で神経のダメージを色づけしてくれる機能があります。
このようにダメージがはっきりしているにもかかわらず、視野検査では明らかな異常としてとらえることが出来ない場合があるのです。
少し難しい言葉になりますが、「構造的異常」が先に出現し、「機能的異常」が遅れて出現してくるまでの間の状態ということです。
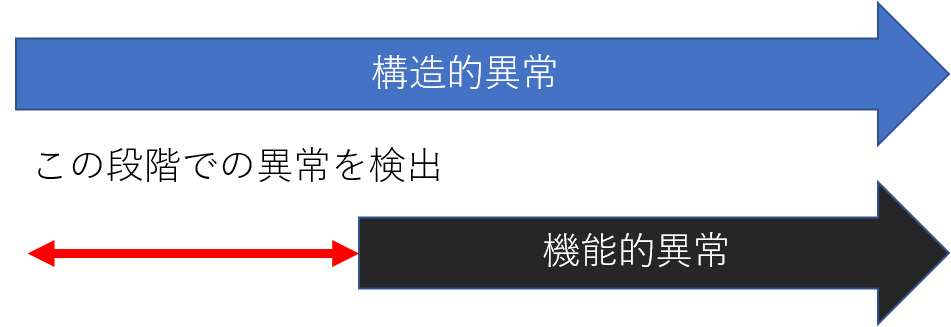
つまり、「極めて早期の緑内障」として、その状態から治療を開始しても良いのではないかという考え方が広まりつつあります。
前視野緑内障の検査
ではどのようにしたらこの状態を発見できるのでしょうか。
どんな疾患にも当てはまることですが、気が付いた時には手遅れになってしまうことが多々あります。
緑内障や前視野緑内障が発見さる場としては最も多いのは、会社の健康診断や人間ドックです。
ドックや健康診断の判定結果が以下のような記載であった場合は、眼科受診を強く勧めます。
・視神経乳頭陥
・神経繊維束欠損
・視神経乳頭出血
これらは緑内障に典型的な所見であり、緑内障・極早期の緑内障を発見できる可能性があるからです。
前視野緑内障の治療
治療は必要?
前視野緑内障は、「視野に異常の出現していない緑内障」であるため治療は必要ないという考えもあります。
したがってどの段階で目薬の治療を開始するのかは眼科専門医の中でも判断が分かれるところであります。
眼科医としてこのような患者さんに対して治療を判断する基準は様々あります。
年齢、緑内障の家族歴の有無、近視の有無、角膜の厚み、眼圧、患者さんの社会背景を見て治療が必要かを判断します。
どんな目薬を使うの?
また、目薬には種類が多数あるのですが、多少なりとも副作用もあります。
緑内障の目薬の副作用には、充血、色素沈着、アレルギー、眼瞼炎、角膜上皮障害、刺激感などがあります。
しかも緑内障の治療は一生涯継続することが大切であります。
早くからこれらの副作用の出現する目薬を開始することには我々も抵抗があるため、慎重になる必要がありますし、始めるにしても副作用の少ない点眼から開始するのが一般的であります。
このような中で、治療開始のタイミングや治療薬に関しては主治医と患者さんで相談した上で決定します。
まとめ
前視野緑内障について解説しました。
失明原因第1位の目の病気である緑内障の早期治療、早期治療を行うためには、まずは健康診断、眼科を受診しましょう。
<当院で行える緑内障の検査の種類>
| 視力、眼圧検査 | 眼科の一般的な検査をします。眼圧は診察室で直接測定します。 |
| 角膜厚測定 | 角膜が薄いと緑内障のリスクが高まります |
| 視野検査 | 緑内障の視野障害を検出します |
| 光干渉断層計(OCT) | 極早期から緑内障を検出します |
| 広角眼底カメラによる眼底検査 | 緑内障に典型的な視神経所見を発見します |