白内障は、目の水晶体が濁り、眼球壁の最内層にある網膜に光が届きづらくなることで視力が低下する病気です。世界で失明原因のトップとなっている白内障は、年齢とともに発生率が増加し、80代以上ではほぼ100%の人が白内障に罹患するというデータが提出されているほど、誰もが発症する可能性のある病気です。現在、世界全体で2000万人もの人々が白内障によって失明しており、失明原因の51%を占めていると報告されています。日本では眼科医療の発達により、白内障による失明は3.8%、失明原因の第6位にとどまっていますが、高齢化が進む日本では、今後も患者数の増加が見込まれます。
白内障手術は現在、局所麻酔によりほとんど痛みを感じることはなく、術式や器具などの進化によって以前より格段に目への負担が少なくなり、安全性も高まっています。
①手術方法
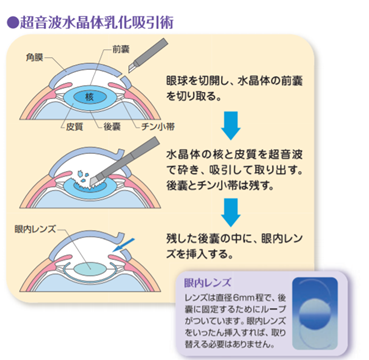
・手術では水晶体嚢(のう)と呼ばれる袋に丸い窓を開け、中の濁りを取り除き、代わりに透明な眼内レンズを挿入します。
・傷口は約2~3mm程度で、手術時間は10~15分ですが、目の状態によって多少時間がかかることもあります。
②麻酔について
触れられているという感覚は残りますが点眼麻酔で手術を行えます。痛みに弱い方は医師にあらかじめお伝えください
③術後視力について
・回復の程度は個人差がありますが、問題なければ術後数日~1週間程度で見え方は落ち着いてきます。
・術前から白内障以外の病気がある場合はその程度に応じて、視力の改善度が変わります。
・術後、眼鏡をかける場面が必ずあります。
④術後注意点について
・手術後当日、手術を受けた目は眼帯となります。
・感染予防のため、術後5日間は目に水を入れないようにし、入浴、洗顔については医師の指示に従ってください。
・術後の点眼を行い、定期的な受診をしてください。
⑤合併症について
白内障手術は安全性が高くなった手術ですが、手術による合併症もあります。発生は稀ですが、重要な合併症を挙げ、簡単に説明します。
1.術後感染(術後眼内炎)
手術後1週間~1か月程度に2000~3000人に1人の確率で感染を起こすことがあります。
2.眼内レンズ挿入不能
稀に人工レンズを入れる組織が極端に弱い場合、手術が2回に分けて行われることがあります。
3.水疱性角膜症
手術の侵襲に耐えられず術後に透明な角膜が濁ってしまう状態です。(※術前に評価可能です)
4.駆逐性出血
非常にまれですが(2万人に1人くらい)、眼球の奥で出血が起こることがあります。
視力検査、眼圧検査:
どの程度見えていないのか、車の免許更新が可能なレベルか、近視・遠視・乱視がどの程度あるのかを調べます。
細隙灯顕微鏡検査:
白内障の進行度合いや角膜に異常がないかを調べます。
眼底検査:
白内障以外の眼底の病気(眼底出血や緑内障など)がないか調べます。当院では広角の眼底カメラで瞳孔を広げなくても眼底検査を行うことが可能です。
⇓
検査・診察を受けて白内障手術することが決まりましたら、手術前に必要な検査と手術の詳しい説明を受けていただきます。
術前検査は手術時に目の中に入れる眼内レンズの度数検査と角膜の細胞密度の検査をします。
眼内レンズの種類や度数は患者さんの目の状態やライフスタイルに合わせて、見え方を相談させていただきます。
⇓
手術当日はあらかじめ御指示させていただいた時間にご来院ください。手術後は眼帯するため可能な限りご家族などお付添の方とご来院していただくか、帰りはバスや、タクシーなど公共交通機関をご利用ください。決して車、自転車での来院はしないようお願いいたします。
また女性の方はお化粧を控えてください。
⇓
上述のように術当日は眼帯をしますが、翌日以降も傷口の加減で違和感が発生することがありますが、痛みがでることはまれですので、安心してください。手術後は定期的な診察が必要で、事前に説明するように指示通り受診してください。術後の見え方は、目の他の病気がない場合は1週間ほどたてば、落ち着いてきます。
白内障手術の手技は、以前とは比較にならないほど侵襲が少なくなっています。しかし、どんなに安全な手術であっても、上に述べたように合併症はやはりある一定の確率で起こります。手術中に術者が誤った処置をしていないにもかかわらず合併症が発生する頻度は、1~2%程度と考えられています。危険を0に近づけるために最善の努力をし、さらにそのような合併症が発生した場合にも適切な処置を行っていきます。
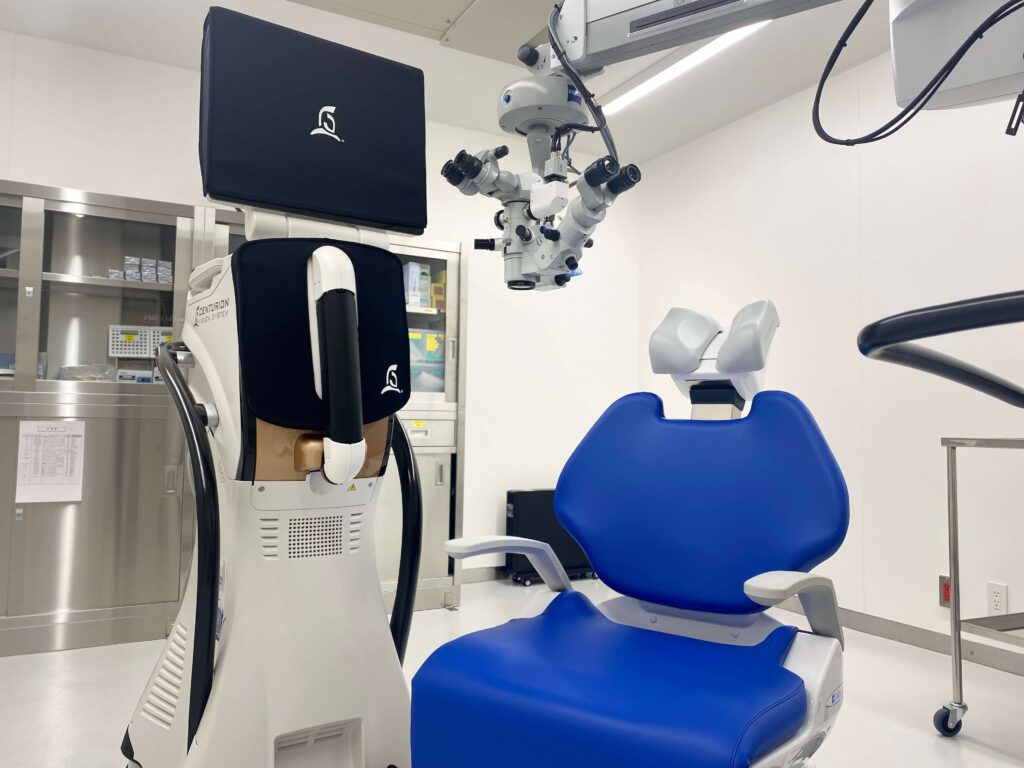
当院では、眼圧センサーを搭載した日本アルコン株式会社の『CENTURION® ACTIVE SENTRY® ハンドピース』を導入しております。
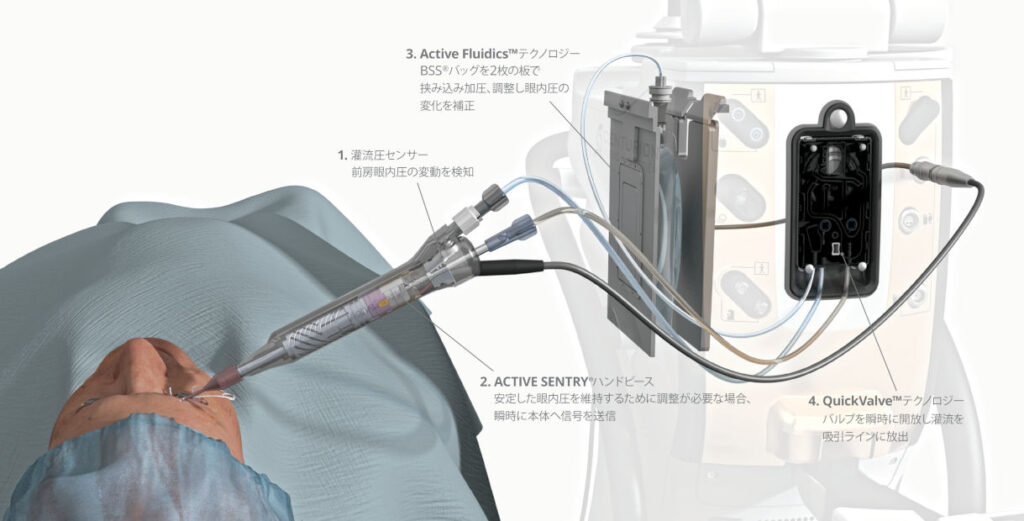
県内では数施設でしか採用されていない高機能白内障手術機器です。
灌流圧センサーを内蔵した超音波ハンドピースを搭載したCENTURION® Vision System with ACTIVE SENTRY®は、安全性、安定性、コントロール性を追求した設計により低侵襲で高効率な手術をめざします。
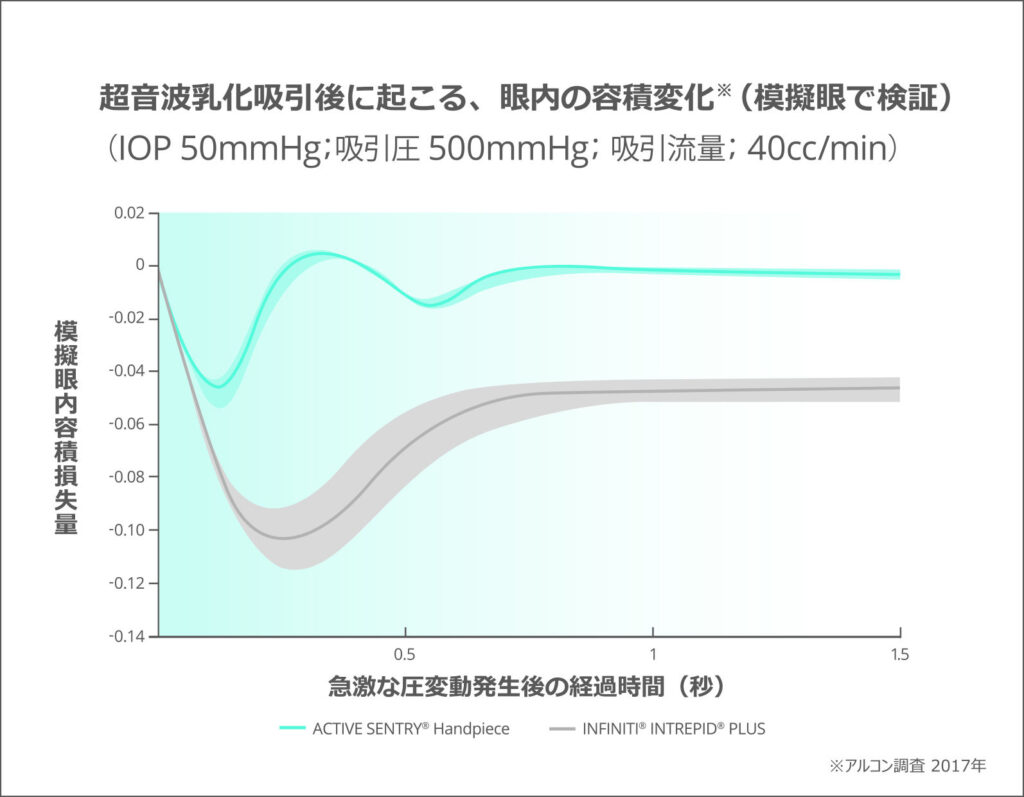
白内障手術中の眼圧の変動をいち早く検知し眼圧の変動に応じてリアルタイムに眼内への灌流液の注入量を自動調整し、目標とする眼圧を一定に維持します。手術中に眼圧を一定値に保つことは、安全で安定した手術を行う上で重要な要素をにない、合併症を起こす確率を低減し機能を持ち合わせています。すなわち眼圧の気になる緑内障の患者様にも安心して白内障手術を受けることが可能となっております。